AAA Ketenkans
Aanleiding
De kans dat een huisarts op de Spoedpost te maken krijgt met ernstige pathologie is vele malen groter dan in de dagpraktijk. Het Netwerk Kwaliteit van InEen heeft in een onderzoek naar calamiteitenanalyses een aantal kenmerken en klachtenpresentaties verzameld die de huisarts op de huisartsenpost kan helpen in de besluitvorming of er mogelijk sprake is van acute, ernstige pathologie (Bron: Huisarts & Wetenschap | Leren van Calamiteiten op de HAP). Leren van de top 6 oorzaken van calamiteiten
Het aneurysma aorta abdominalis (AAA) staat op nummer 2 van de top 6 aan gemiste diagnoses op een HAP. Een AAA komt relatief weinig voor en de voortekenen van een symptomatisch aneurysma zijn atypisch en nog niet verspreid in de keten. Dit was de aanleiding voor het onderzoeksproject Ketenkans. Met subsidie van ZonMw is een actieonderzoek gedaan in 3 regio's in de keten, van triagist tot en met de vaatchirurg.
Het doel van dit actieonderzoek:
De juiste interventies en implementatiestrategieën ontwikkelen om kennis over het herkennen van een dreigend AAA te delen in de keten.
De relevantie
Het totale sterftepercentage onder patiënten met een rAAA bedraagt ongeveer 80 – 90 %. Als de patiënt het vaatcentrum op tijd bereikt is de mortaliteit ongeveer 25%. Om de overlevingskansen te vergroten is het van belang dat de voortekenen van een dreigende vaatruptuur, als de vaatwand instabiel is maar nog niet is geruptureerd, tijdig herkend worden in de keten.
Waarom in de keten?
Verbetermaatregelen die gericht zijn op individuele componenten in het systeem kunnen mogelijk niet effectief zijn en zelfs nadelig uitpakken. Daarom moeten verbeteringen gezocht worden in het proces in de keten als geheel. Bij het opstellen van dergelijke verbetermaatregelen in de keten zullen daarom uiteindelijk alle ketenpartners en patiënten baat hebben.
De relevante ketenpartners:
Huisartsen, triagisten, centralisten, huisartsen op de HAP, ambulancevoorzieningen, verpleegkundig specialisten, SEH-artsen, vaatspecialisten en patiëntenorganisaties.
De opzet:
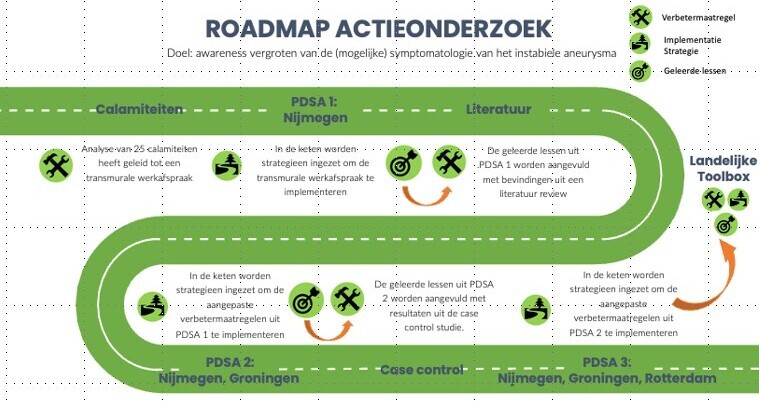
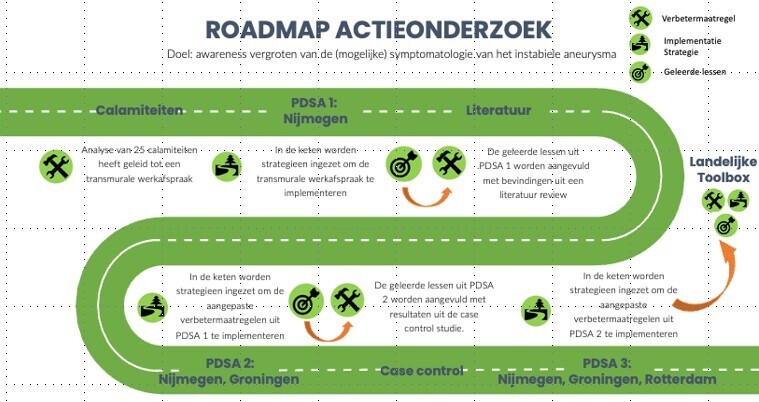
Dit actieonderzoek bestaat uit 3 PDSA cycli. De eerste cyclus is een pilot studie in Nijmegen, waarvan de bevindingen naar een tweede cyclus in Groningen zijn overgedragen en daarna de derde cyclus in Rotterdam. Hieruit kunnen nieuwe verbetermaatregelen volgen, maar ook aanpassingen aan de al ontwikkelde verbetermaatregel of de implementatiestrategie.
Het resultaat:
Aan het einde van het traject geven we een advies geven om de herkenning van de voortekenen van een rAAA te kunnen verbeteren in de keten. Voor landelijke implementatie is dan een toolbox gemaakt met de werkafspraak voor het handelen in de keten en praktische hulpmiddelen om deze onder de aandacht te brengen.